Слайд 2
Классификация болезней оперированного желудка
Функциональные расстройства:
- демпинг-синдром
(ранний и поздний),
- пострезекционная (агастральная) астения,
- с-м приводящей петли (функциональный)
- щелочной рефлюкс гастрит, эзофагит,
- пищевая аллергия.
Органические нарушения:
- пептическая язва анастомоза,
- желудочно-кишечные свищи,
- с-м приводящей петли,
- пострезекционный панкреатит, гепатит,
- рубцовые деформации и сужения анастомоза,
- рак культи желудка.
Смешанные расстройства:
- сочетание различных видов нарушений.
Слайд 3
Операции при ПЯА после резекции Ж занимают 2-3
место среди повторных операций на желудке. Частота возникновения ПЯА
достигает 10% (С.С.Юдин,1955), из них 90% составляют больные с хр. язвой ДПК!
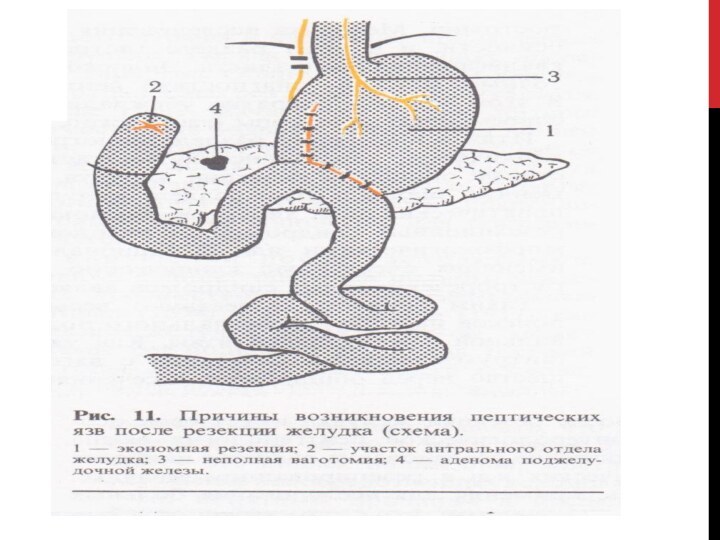
Причины возникновения ПЯА.
- оставление в культе ДПК участка пилорического отдела Ж с гастринпродуцирующими клетками,
- экономная резекция Ж (менее ½), оставление кислотоферментпродуцирующих клеток,
- высокий тонус n. Vagi, неполная ваготомия,
- С-м Золлингера - Эллисона 1 тип – гиперплазия G-клеток в антруме; 2 тип – высокая продукция гастрина D-клетками островкового аппарата ПЖЖ, чаще злокачественного характера. Одновременно находят изменения в гипофизе.
- Гиперпаратиреоидизм – гиперкальциемия – секркция гастрина, опухоли паращитовидных желез и гипофиза,
- Узкий ГЭА – приводит к гиперпродукции HСL в рез-те растяжения Ж.
- Чем ниже от св. Трейца ГЭА, тем чаще ПЯА; чаще при ГЭА по Ру, когда соки ДПК не ощелачивают обл. анастомоза
Слайд 5
Клинка пептической язвы ГЭА.
- Возникает рано, в течение
1-2 лет после операции
- Интенсивная боль в эпигастрии и
левом подреберье, в области пупка; усиливается ночью, иррадиирует в спину, в обл. сердца.
- Боль значительно интенсивнее чем до операции, сопровождается изжогой, тошнотой и рвотой, со временем боль становится постоянной и не связанной с приемом пищи.
- Дисфункция кишечника – запоры и поносы – потеря жидкости и электролитов (К).
- Резкая мышечная слабость, парез и вздутие кишечника, гипокалиемический алкалоз.
- При физикальном исследовании обнаруживается болезненность в левом подреберье и инфильрат.
- Если ПЯА обусловлена полиаденопатией – могут присоединяться боли в костях, гипертония, нефролитиаз, кариес.
Слайд 6
Характерная локализация: в подавляющем большинстве случаев они расположены
на отводящей петле или в зоне анастомоза, очень редко
в приводящей петле.
ЭТО ПОДТВЕРЖДАЕТ РОЛЬ КИСЛОТНО-ПЕПТИЧЕСКОГО ФАКТОРА
Слайд 7
Диагностика ПЯА
1. ЭГДС – обнаружение ПЯ чаще по
краю ГЭА, в кишке, очень редко в культе желудка.
2.
Р-скопия и УЗИ культи желудка, ДПК – обнаружение язвы, деформации, опухоли.
3. УЗИ pankreas –повышение эхогенности тканей в теле и хвосте железы, паращитовидных желез –их увеличение и неоднородность.
4. Р-графия турецкого седла, пальцев и кистей рук, позвоночника – опухоль гипофиза, паращитовидных желез. Остеопороз фаланг, позвоночника, костей черепа, расширение Турецкого седла.
5. Анализ желудочной секреции - базальной и стимулированной, БАО – более 15ммоль/л, МАО – более 40-60 ммоль/л (тест Кея).
6. Содержание гастрина крови более 500пг/мл, (N- до 200-пг/мл), паратгормона, Са, Р - повышение их содержания.
Слайд 8
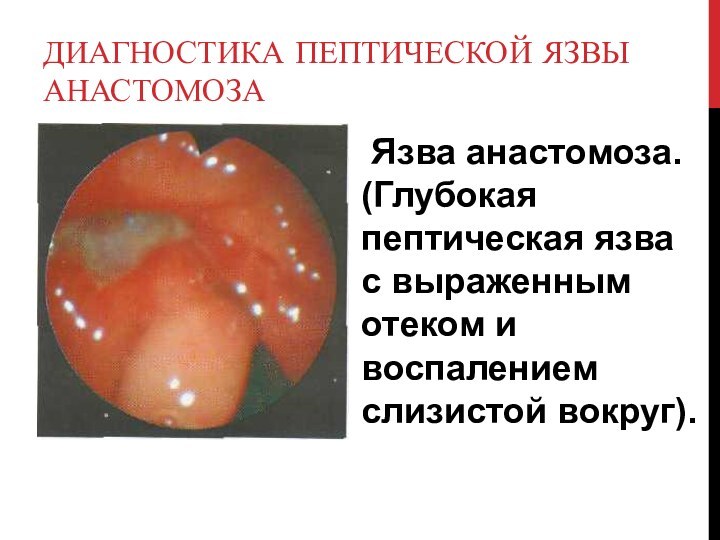
Диагностика пептической язвы анастомоза
Язва анастомоза. (Глубокая
пептическая язва с выраженным отеком и воспалением слизистой вокруг).
Слайд 9
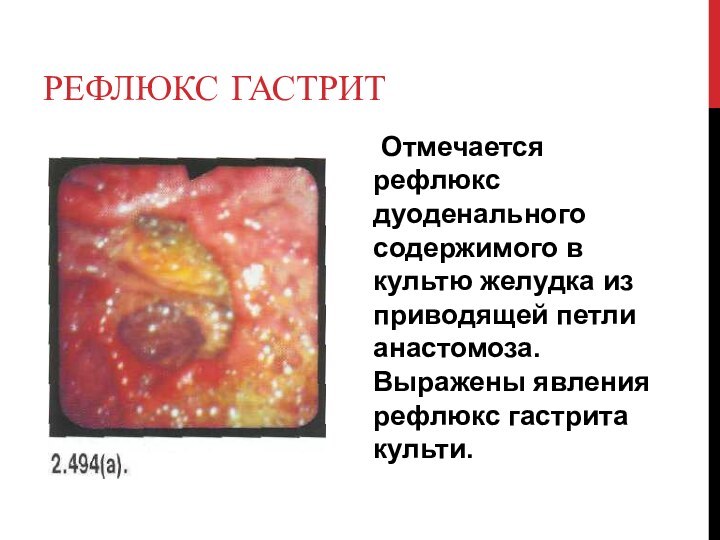
Рефлюкс гастрит
Отмечается рефлюкс дуоденального содержимого в культю
желудка из приводящей петли анастомоза. Выражены явления рефлюкс гастрита
культи.
Слайд 10
Осложнения ПЯА
Кровотечение
Пенетрация
Перфорация
Возникает у 2/3 больных с ПЯА, часто
рецидивируют, массивные.
Встречается у 70% больных с ПЯА – в
корень брыжейки ТК, мезоколон, печень, ПЖЖ.
В 6 – 9%
Клиника перечисленных осложнений идентична подобным осложнениям при ЯБЖ и ДПК.